Wenn Fresszellen Verdauungsprobleme haben
Über Alveolen, winzige Lungenbläschen, findet der Gasaustausch zwischen Atemluft und Blut statt. Damit das reibungslos funktioniert, produzieren die Epithelzellen der Lungenbläschen eine Substanz – Surfactant genannt –, die sich wie ein Film über die Alveolen legt. Sie besteht überwiegend aus Phospholipiden und Proteinen und setzt zum einen die Oberflächenspannung der Lungenbläschen herab. Gleichzeitig fängt sie wie ein Filter zuverlässig Bakterien und Viren ab, die mit der Atemluft an die Lunge gelangen.
Das Sekret muss ständig nachproduziert werden. Die Alveolarmakrophagen – Fresszellen auf den Luftbläschen – bauen derweil das verbrauchte Surfactant ab. So wird die Homöostase – das Gleichgewicht zwischen Synthese und Entsorgung dieser Substanz – aufrechterhalten. „Funktioniert das nicht, reichert sich immer mehr Sekret in der Lunge an, was die Atmung beeinträchtigt und das Risiko für Lungeninfektionen erhöht“, sagt Professor Alexander Mildner, bislang Heisenberg-Stipendiat am Max Delbrück Center und nun Arbeitsgruppenleiter an der Universität Turku. Mildner ist Letztautor der Studie und erforscht bereits seit 20 Jahren Makrophagen. „Wir wollten wissen, was diese lungenspezifischen Fresszellen an der Arbeit hindert“, sagt er. Die Anreicherung von Surfactant kann zu Pulmonaler Alveolärer Proteinose (PAP) führen. In schweren Fällen dieser bislang unheilbaren Krankheit muss die Lunge der Patient*innen regelmäßig gespült werden, um überschüssiges Sekret zu entfernen.
Die Schlüsselrolle von C/EBPb
Ausgangspunkt für die Studie war der Befund, dass sich Alveolarmakrophagen nicht richtig entwickeln können, wenn ihnen C/EBPb fehlt. Die Funktionsweise dieses Transkriptionsfaktors erforscht Professor Achim Leutz seit langem. Am MDC leitet er die Arbeitsgruppe „Zelldifferenzierung und Tumorgenese“, er war Gastgeber für Mildners unabhängige Forschungsgruppe. Weitere MDC-Forschende, darunter Dr. Uta Höpken und Dr. Darío Jesús Lupiáñez García, waren ebenfalls an der Studie beteiligt. Das Team konnte durch molekularbiologische Studien und Tierexperimente nun die Rolle von C/EBPb aufklären. Ihre Ergebnisse stellen sie im Fachmagazin „Science Immunology“ vor.
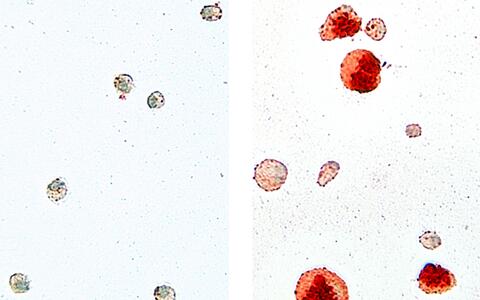
Alveolarmakrophagen isoliert aus der Lunge von Wildtyp Mäusen (links) und Cebpb-defizienten Tieren (rechts). Die Zellen wurden mittels einer OilRed O Färbung angefärbt, um intrazelluläre Lipide darzustellen (rot). Zellen ohne Cebpb sehen im Vergleich groß und aufgebläht aus, darin lagern sich viele Lipide ab.
„Wir haben Alveolarmakrophagen von gesunden Mäusen und solchen, denen das Gen für C/EBPb fehlt, isoliert und in vitro-Tests sowie diverse Genom- und Transkriptomanalysen durchgeführt“, erklärt Erstautorin Dr. Dorothea Dörr. Konkret hat die Forscherin die biologischen und molekularbiologischen Eigenschaften der Alveolarmakrophagen untersucht. Sprich: wie gut sie in der Lage sind, Lipide aufzunehmen und zu verstoffwechseln. Während die Makrophagen gesunder Mäuse ordentlich ihre Arbeit verrichteten, nahmen die der genveränderten Mäuse zwar sehr viel Lipid auf und speicherten es – konnten es aber nicht mehr verdauen. Die Fresszellen quollen schaumartig auf, gingen bald zugrunde und die Lipide lagerten sich vermehrt ab. Genauso, wie Mediziner*innen es von der Lungenkrankheit PAP kennen. Außerdem konnten sich die defekten Makrophagen kaum noch vermehren.
Zentrales Puzzleteil gefunden
Molekularbiologische Analysen ergaben, dass bei Mäusen, denen das C/EBPb-Gen fehlt, ein weiteres wichtiges Gen herunterreguliert ist: PPARg, ebenfalls ein Transkriptionsfaktor. Wird er aktiviert, kurbelt dies im Körper unter anderem die Aufnahme von Fettsäuren sowie die Differenzierung von Fettzellen an – und von Makrophagen.
Das ist wie bei einem Puzzle: Setzt man ein bestimmtes Teil ein, lassen sich andere, die noch fehlen, plötzlich viel leichter einordnen.
Die Lungenkrankheit PAP wird meist durch einen fehlerhaften Signalweg des Zytokins GM-CSF ausgelöst. GM-CSF steht für Granulozyten-Makrophagen-Kolonie-stimulierender Faktor. „Es war bekannt, dass über den GM-CSF-Signalweg wesentliche Funktionen von Alveolarmakrophagen gesteuert werden. Wir haben nun gesehen, dass Makrophagen, die einen Defekt an C/EBPb haben, schwere Fehlfunktionen in der Proliferation dieser Zellen und dem Abbau des Surfactant zeigen und bei Mäusen ein PAP-ähnliches Syndrom hervorrufen“, erklärt Mildner. C/EBPb ist das bislang fehlende Bindeglied zwischen dem GM-CSF- und dem PPARg-Signalweg. „Das ist wie bei einem Puzzle: Setzt man ein bestimmtes Teil ein, lassen sich andere, die noch fehlen, plötzlich viel leichter einordnen“, erläutert Leutz.
Schlüssel zu anderen Erkrankungen?
Makrophagen, allgemein als Fresszellen des Immunsystems bekannt, können weit mehr, als Bakterien und Viren „abzuräumen“. Jedes einzelne Organ hält sich spezialisierte Makrophagen. Zum Beispiel haben sie beim Umbau des Gehirns die Aufgabe, nicht mehr benötigte Neurone abzubauen. Tun sie das nicht, können Erkrankungen des zentralen Nervensystems entstehen.
Ebenso wie PAP beruht auch eine sehr wichtige Gefäßkrankheit auf fehlerhaftem Lipidstoffwechsel: Atherosklerose. Während dieser Erkrankung lagern sich immer mehr Fetttröpfchen an den Gefäßwänden ab. Sie werden von weißen Blutkörperchen wie Makrophagen aufgenommen. Diese speichern die Lipide, können sie aber nicht richtig abbauen, quellen daher auf und bilden Plaques. Wenn die Plaques durch mechanische Reize aufbrechen, strömt das Fett aus, verklumpt und kann Arterien verstopfen. Es drohen Schlaganfall oder Herzinfarkt.
„Wir denken, dass der von uns aufgeklärte Signalweg in vielen Lipid-assoziierten Erkrankungen wichtig sein könnte“, sagt Alexander Mildner. „Und so stellt sich die Frage, ob das, was wir von den Alveolarmakrophagen gelernt haben, uns vielleicht auch hilft, Atherosklerose und krankhaftes Übergewicht (Adipositas) besser zu verstehen.“
Was PAP angeht, könnte nun eine neue Therapie in Sicht sein. Es gibt bereits Wirkstoffe, die PPARg modulieren können. In Kombination mit einem Medikament, das C/EBPb aktiviert, ließe sich vielleicht die Fettverdauung gestörter Alveolarmakrophagen in Schwung bringen.
Text: Catarina Pietschmann
Weiterführende Informationen
Literatur
Dorothea Dörr et al (2022): „C/EBPb regulates lipid metabolism and Pparg isoform 2 expression in alveolar macrophages“, Science Immunology, DOI: 10.1126/sciimmunol.abj0140
Downloads
Alveolarmakrophagen isoliert aus der Lunge von Wildtyp Mäusen (links) und Cebpb-defizienten Tieren (rechts). Die Zellen wurden mittels einer OilRed O Färbung angefärbt, um intrazelluläre Lipide darzustellen (rot). Zellen ohne Cebpb sehen im Vergleich groß und aufgebläht aus, darin lagern sich viele Lipide ab. Bild: AG Leutz, MDC
Kontakte
Prof Dr. Alexander Mildner
Institut für Biomedizin der Universität Turku
alexander.mildner@utu.fi
Prof. Dr. Achim Leutz
AG Zelldifferenzierung und Tumorgenese
Max-Delbrück-Centrum für Molekulare Medizin in der Helmholtz-Gemeinschaft (MDC)
+49 30 9406 – 3735
aleutz@mdc-berlin.de
Christina Anders
Redakteurin, Abteilung Kommunikation
Max-Delbrück-Centrum für Molekulare Medizin in der Helmholtz-Gemeinschaft (MDC)
+49 30 9406 – 2118
christina.anders@mdc-berlin.de oder presse@mdc-berlin.de
- Max Delbrück Center
-
Das Max-Delbrück-Centrum für Molekulare Medizin in der Helmholtz-Gemeinschaft (Max Delbrück Center) gehört zu den international führenden biomedizinischen Forschungszentren. Nobelpreisträger Max Delbrück, geboren in Berlin, war ein Begründer der Molekularbiologie. An den Standorten in Berlin-Buch und Mitte analysieren Forscher*innen aus rund 70 Ländern das System Mensch – die Grundlagen des Lebens von seinen kleinsten Bausteinen bis zu organ-übergreifenden Mechanismen. Wenn man versteht, was das dynamische Gleichgewicht in der Zelle, einem Organ oder im ganzen Körper steuert oder stört, kann man Krankheiten vorbeugen, sie früh diagnostizieren und mit passgenauen Therapien stoppen. Die Erkenntnisse der Grundlagenforschung sollen rasch Patient*innen zugutekommen. Das Max Delbrück Center fördert daher Ausgründungen und kooperiert in Netzwerken. Besonders eng sind die Partnerschaften mit der Charité – Universitätsmedizin Berlin im gemeinsamen Experimental and Clinical Research Center (ECRC) und dem Berlin Institute of Health (BIH) in der Charité sowie dem Deutschen Zentrum für Herz-Kreislauf-Forschung (DZHK). Am Max Delbrück Center arbeiten 1800 Menschen. Finanziert wird das 1992 gegründete Max Delbrück Center zu 90 Prozent vom Bund und zu 10 Prozent vom Land Berlin.