Die Wurzeln chronischer Schmerzen verstehen
Forscher*innen um Oscar Sánchez-Carranza aus der Arbeitsgruppe von Professor Gary Lewin am Max Delbrück Center haben eine neue Funktion für das PIEZO2-Protein identifiziert: Es vermittelt eine Überempfindlichkeit bei chronischen Schmerzen. Die Ergebnisse deuten auf ein mögliches neues Ziel für Schmerzmittel hin. Sie könnten auch erklären, warum sich Schmerzmedikamente, die auf spannungsgesteuerte Natriumkanäle abzielen, in der Klinik als wenig geeignet erwiesen haben. Die Studie wurde in der Fachzeitschrift „Brain“, einer führenden Fachzeitschrift für Neurologie, veröffentlicht.
Es gibt eine Korrelation zwischen chronischen Schmerzen und der Sensibilisierung von Schmerzrezeptoren beim Menschen, den so genannten Nozizeptoren.
„Es gibt eine Korrelation zwischen chronischen Schmerzen und der Sensibilisierung von Schmerzrezeptoren beim Menschen, den Nozizeptoren“, sagt Lewin. „Unsere Studie zeigt, dass der PIEZO2-Kanal ein entscheidender Vermittler von sensorischen Signalen ist, die chronische Schmerzen aufrechterhalten.“
Das PIEZO2-Protein bildet einen Ionenkanal in menschlichen sensorischen Rezeptoren. Frühere Studien haben gezeigt, dass der Ionenkanal an der Kommunikation des Tastsinns mit dem Gehirn beteiligt ist. Menschen mit „Loss of Function“-Mutationen im PIEZO2-Gen reagieren weit weniger empfindlich auf sanfte Berührungen oder Vibrationen. Im Gegensatz dazu werden bei Patient*innen mit „Gain-of-Function-Mutationen“ in PIEZO häufig komplexe Entwicklungsstörungen diagnostiziert. Ob jedoch Gain-of-Function-Mutationen für die mechanische Überempfindlichkeit verantwortlich sind, ist nie bewiesen worden. Die englische Bezeichnung „Gain-of-function-Mutation“ bedeutet: Das Gen kann hinterher mehr als vorher.
Mutation sensibilisiert Nozizeptoren erheblich
Um den Zusammenhang zu untersuchen, erzeugte Sánchez-Carranza zwei Stämme der „Gain-of-Function“-Mäuse, die jeweils eine andere Version eines mutierten PIEZO2-Gens trugen. Er ging davon aus, dass die Berührungsrezeptoren dieser Mäuse hochempfindlich sein würden. In zellbiologischen Experimenten stellte das Team fest, dass PIEZO2-Mutationen die Aktivität des Ionenkanals stark beeinflussen. Eine Mutation bewirkt beispielsweise, dass sich der Kanal mit zehnmal weniger Kraft öffnet als normale, nicht mutierte Kanälen.
Mit elektrophysiologischen Methoden, die die AG Lewin entwickelt hat, maßen Sánchez-Carranza und seine Kolleg*innen die elektrische Aktivität in sensorischen Neuronen, die aus den genveränderten Mäusen isoliert wurden. Sie fanden heraus, dass die Mutationen nicht nur die Berührungsrezeptoren wie erwartet sensibilisierten, sondern auch nozizeptive Rezeptoren – Neuronen, die schmerzhafte mechanische Reize erkennen – deutlich empfindlicher für mechanische Reize machten. Darüber hinaus entdeckten die Forschenden, dass die Nozizeptoren durch mechanische Reize aktiviert wurden, die üblicherweise lediglich als leichte Berührung empfunden würden.
„Normalerweise muss die Haut fast quetschen, um Nozizeptoren zu aktivieren“, erklärt Sánchez-Carranza. „Die Nozizeptoren der transgenen Mäuse wurden dagegen bereits durch mechanische Einwirkung ausgelöst, die sonst als Berührung wahrgenommen würde. Sie waren unglaublich empfindlich.“
Dass eine einzige Mutation in PIEZO2 ausreichte, um die Physiologie der Nozizeptoren von einem Neuronentyp auf einen anderen zu verändern, sei besonders überraschend, sagt Lewin. Noch wichtiger aber ist, dass die Neuronen weiter feuerten, auch wenn der Reiz entfernt wurde. Die Studie bringt erstmals Gain-of-Function-Mutationen im PIEZO2-Gen mit Schmerzrezeptoren in Verbindung.
PIEZO2 könnte an Schmerzsyndromen wie Fibromyalgie beteiligt sein
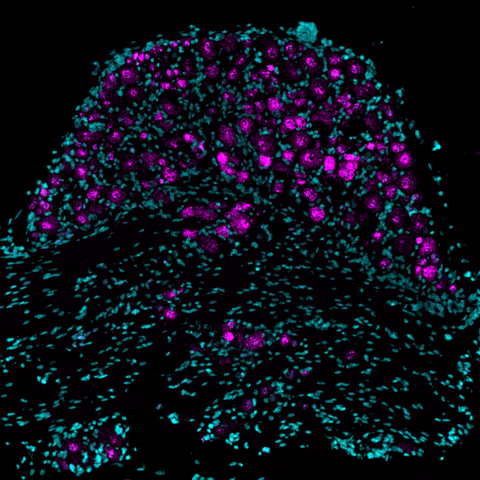
Bild der Piezo2-Genexpression (in Magenta dargestellt) in Schnitten aus dem lumbalen Spinalwurzelganglien von Mäusen.
Klinische Studien haben gezeigt, dass bei Patient*innen mit chronischen Schmerzsyndromen wie Fibromyalgie und Small-Fiber-Neuropathien die C‑Faser-Nozizeptoren, also die sensorischen Rezeptoren, die Schmerzen auslösen, übermäßig aktiv sind. Als Forschende die Aktivität von Nozizeptoren in diesen Fällen aufzeichneten, stellten sie fest, dass diese ohne jeglichen mechanischen Reiz aktiv waren. Allerdings war der Mechanismus unklar.
„Wir zeigen, dass wir allein durch die Veränderung einer Aminosäure in PIEZO2 tatsächlich viel von dem nachahmen können, was bei chronischen Schmerzen in den C‑Fasern geschieht“, sagt Lewin. Beim Menschen „könnte PIEZO2 an vielen der genannten Erkrankungen beteiligt sein.“ Nozizeptive Neuronen sind die größte Art von sensorischen Neuronen, die die Haut ausstatten – wir Menschen haben viermal mehr Schmerzrezeptoren in der Haut als Tastrezeptoren.
Laut einer Studie der U.S. National Institutes of Health aus dem Jahr 2023 leiden bis zu 20 Prozent der erwachsenen Bevölkerung an chronischen Schmerzen, die sich mit den vorhandenen Medikamenten schlecht behandeln lassen. Dieselbe NIH-Studie ergab, dass zwei Drittel der Menschen, die 2019 über chronische Schmerzen klagten, auch ein Jahr später noch daran litten.
Die Ergebnisse deuten nun darauf hin, dass ein bestimmter Aspekt des Öffnungsmechanismus des PIEZO2-Kanals durch neue Schmerzmittel gezielt angesteuert werden könnte. Viele Bemühungen, neue Analgetika zu entwickeln, hätten sich bislang auf spannungsgesteuerte Natriumkanäle konzentriert – mit begrenztem Erfolg, sagt Lewin. „Wenn neue Medikamente die Ursache der Sensibilisierung von Nozizeptoren angehen, könnten sie Patient*innen mit chronischen Schmerzen Linderung verschaffen.“
Text: Gunjan Sinha
Weiterführende Information
- Ein neuer Kanal für Berührung
- Schmerz als Krankheit: Gary Lewin im Resonator-Podcast
- Wie wir feine Unterschiede von Berührung wahrnehmen
- Porträt über Gary Lewin
- Schmerz und Tastreiz: Nicht ohne Schwann-Zellen!
Literatur
Oscar Sánchez Carranza, Sampurna Chakrabarti, Johannes Kühnemund, et al. (2024): „Piezo2 voltage-block regulates mechanical pain sensitivity.” Brain, DOI: 10.1101/2022.10.04.510762
Bilder zum Download
Bild der Piezo2-Genexpression (in Magenta dargestellt) in Schnitten aus dem lumbalen Spinalwurzelganglien von Mäusen. Foto: AG Lewin, Max Delbrück Center
Kontakte
Prof. Gary Lewin
Leiter der Arbeitsgruppe „Molekulare Physiologie der somatosensorischen Wahrnehmung“
Max Delbrück Center
+49 30 9406 – 2270 (Büro)
glewin@mdc-berlin.de
Gunjan Sinha
Redakteurin, Kommunikation
Max Delbrück Center
+49 30 9406 – 2118
presse@mdc-berlin.de
- Max Delbrück Center
Das Max-Delbrück-Centrum für Molekulare Medizin in der Helmholtz-Gemeinschaft (Max Delbrück Center) gehört zu den international führenden biomedizinischen Forschungszentren. Nobelpreisträger Max Delbrück, geboren in Berlin, war ein Begründer der Molekularbiologie. An den Standorten in Berlin-Buch und Mitte analysieren Forscher*innen aus rund 70 Ländern das System Mensch – die Grundlagen des Lebens von seinen kleinsten Bausteinen bis zu organ-übergreifenden Mechanismen. Wenn man versteht, was das dynamische Gleichgewicht in der Zelle, einem Organ oder im ganzen Körper steuert oder stört, kann man Krankheiten vorbeugen, sie früh diagnostizieren und mit passgenauen Therapien stoppen. Die Erkenntnisse der Grundlagenforschung sollen rasch Patient*innen zugutekommen. Das Max Delbrück Center fördert daher Ausgründungen und kooperiert in Netzwerken. Besonders eng sind die Partnerschaften mit der Charité – Universitätsmedizin Berlin im gemeinsamen Experimental and Clinical Research Center (ECRC) und dem Berlin Institute of Health (BIH) in der Charité sowie dem Deutschen Zentrum für Herz-Kreislauf-Forschung (DZHK). Am Max Delbrück Center arbeiten 1800 Menschen. Finanziert wird das 1992 gegründete Max Delbrück Center zu 90 Prozent vom Bund und zu 10 Prozent vom Land Berlin.