Wie das Immunsystem SARS-CoV‑2 den Weg ebnet
Die meisten Menschen, die SARS-CoV‑2 infiziert, können die Erkrankung zu Hause auskurieren – auch wenn es bei ihnen sehr belastende Krankheitsverläufe gibt. Ein Teil hat gar keine Symptome. Doch etwa zehn Prozent der Betroffenen sind so schwer erkrankt, dass sie im Krankenhaus behandelt werden müssen. Die Annahme, dass hinter einem schweren Verlauf ein schwaches Immunsystem steckt, greift zu kurz. Denn gerade bei kritischen Verläufen arbeitet das Immunsystem unter Hochdruck, schafft es aber nicht, das Virus zu kontrollieren.
Wir können möglicherweise einen Teil der Erklärung dafür liefern, warum bei manchen Menschen das Immunsystem Schwierigkeiten hat, die Infektion zu regulieren oder gar zu besiegen.
Eine Berliner Forschungsgruppe konnte nun beobachten, wie SARS-CoV‑2 einen Verteidigungsmechanismus des Immunsystems nutzt, um verstärkt Schleimhautzellen des Körpers zu entern und sich dort zu vermehren. Ihre Studie ist gerade im Fachjournal EMBO Molecular Medicine erschienen. „Damit können wir möglicherweise einen Teil der Erklärung dafür liefern, warum bei manchen Menschen das Immunsystem Schwierigkeiten hat, die Infektion zu regulieren oder gar zu besiegen“, sagt Dr. Julian Heuberger, Wissenschaftler an der Medizinischen Klinik mit Schwerpunkt Hepatologie und Gastroenterologie der Charité – Universitätsmedizin Berlin. Er ist Erstautor der Studie und Mitglied einer Emmy-Noether-Arbeitsgruppe von PD Dr. Michael Sigal an der Charité und dem Berliner Institut für Medizinische Systembiologie (BIMSB), das zum Max-Delbrück-Centrum für Molekulare Medizin in der Helmholtz-Gemeinschaft (MDC) gehört. Für die Untersuchung kooperierte die Arbeitsgruppe mit Forschenden des Max-Planck-Instituts (MPI) für Infektionsbiologie, der Freien Universität Berlin und der Universität Hongkong.
SARS-CoV‑2 nutzt Verteidigungsmechanismus als Eintrittspforte
Eigentlich läuft im menschlichen Körper ein sehr effektives Verteidigungsprogramm gegen Eindringlinge ab, das auf dem Zusammenspiel verschiedener Immunzellen basiert. Eine wichtige Rolle spielen dabei die T‑Zellen: Stoßen Sie im Organismus auf Viren, zerstören sie die befallenen Zellen. Außerdem schütten sie den Botenstoff Interferon-Gamma (IFN‑ƴ) aus. IFN‑ƴ bekämpft einerseits Infektionskeime. Andererseits ruft es weitere Immunzellen auf den Plan.
Heuberger und seine Mitstreiter*innen haben nun gezeigt, wie SARS-CoV‑2 diesen IFN‑ƴ ‑vermittelten Schutzmechanismus in sein Gegenteil verkehren kann. Denn neben den Immunzellen reagieren auch die Schleimhautzellen des Körpers auf IFN‑ƴ, indem sie mehr ACE2-Rezeptoren ausbilden. SARS-CoV‑2 benötigt diese ACE2-Rezeptoren als Einstiegspforte in die Zellen. Infizierte Zellen wiederum bilden mehr ACE2. Sowohl die IFN-ƴ-Antwort der Epithelzellen als auch das Virus selbst bewirken also eine verstärkte SARS-CoV-2-Infektion.
Zelldifferenzierung im Dickdarm-Organoid beobachtet
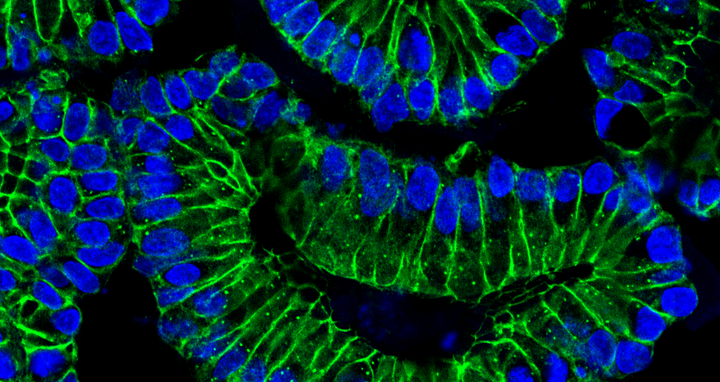
Darm-Organoide: Nach einer Behandlung mit IFN‑Y differenzieren die Darmzellen. Die Zellkerne (blau) der Epithelzellen (grün) lokalisieren sich am basalen (äußeren) Rand der Organoide. Damit geht eine verstärkte Produktion des Rezeptors ACE2 einher, den SARS-CoV‑2 als Einstiegspforte in die Zellen nutzt.
SARS-CoV-2-infizierte Patienten zeigen teilweise gastrointestinale Beschwerden. Um die Immunkaskade in den Darmzellen beobachten zu können, hat Heuberger Organoide des menschlichen Dickdarms kultiviert. Ein Organoid ist eine Art Mini-Organ in der Petrischale, kaum so groß wie ein Stecknadelkopf. Die Dickdarm-Organoide basieren auf Zellen, die aus Darmbiopsien stammen. Sie wachsen in dreidimensional angeordneten Einheiten und bilden die Physiologie der Schleimhautzellen des menschlichen Darmtraktes ab. „Diese Dickdarm-Organoide sind ein sehr hilfreiches Werkzeug“, unterstreicht Heuberger, „wir können damit das komplexe Zusammenspiel verschiedener Signalwege erforschen, die die Zelldifferenzierung von der Stammzelle bis zur spezialisierten Epithelzelle kontrollieren.“
Die Wissenschaftler*innen haben die gezüchteten Darmzellen zunächst mit IFN‑ƴ behandelt, um die Immunreaktion des Körpers zu simulieren. Dann haben sie die Organoide mit SARS-CoV‑2 infiziert. Mithilfe eines Laser-Scanning-Mikroskops – das ist ein spezielles Lichtmikroskop, das eine Probe Punkt für Punkt scannt – und Genexpressionsanalysen konnten sie in den Organoiden eine vermehrte ACE2-Expression messen. Daneben wies eine quantitative PCR eine gesteigerte Virusproduktion nach.
Das heißt: Mehr IFN‑ƴ bedeutet mehr ACE2. Mehr ACE2 bedeutet, dass mehr Viren in die Zellen eindringen können. Je mehr Viren in die Zellen gelangen, umso mehr Viren werden gebildet. So ebnen die Immunantwort und die Reaktion der Oberflächenzellen auf die Infektion SARS-CoV‑2 den Weg.
Überschießende IFN-ƴ-Antwort medikamentös ausbalancieren
Wir nehmen an, dass eine starke Immunantwort die Anfälligkeit von Schleimhautzellen für SARS-CoV‑2 erhöhen kann
„Wir nehmen an, dass eine starke Immunantwort die Anfälligkeit von Schleimhautzellen für SARS-CoV‑2 erhöhen kann“, sagt der Leiter der Studie PD Dr. Michael Sigal. Er leitet an der Charité und am MDC die Arbeitsgruppe „Gastrointestinale Barriere, Regeneration und Karzinogenese“ und ist als Gastroenterologe an der Charité tätig. „Wenn die IFN-ƴ-Konzentration von vornherein höher ist oder die Infektion eine sehr überschießende Produktion von IFN‑y triggert, haben es die Viren vermutlich leichter, in die Zellen einzudringen.“ Unter welchen Bedingungen das tatsächlich passiert, muss allerdings erst in klinischen Studien untersucht werden.
Die Ergebnisse der Studie tragen die Idee eines Behandlungsansatzes bei schweren COVID-19-Verläufen in sich, sagt Heuberger: „Eine mögliche Strategie könnte darin bestehen, die IFN-ƴ-Antwort medikamentös auszubalancieren.“ Allerdings müssten dafür zunächst die Mechanismen, die der IFN-ƴ-Antwort zugrunde liegen, sehr genau analysiert werden.
Gemeinsame Pressemitteilung mit der Charité
Weitere Informationen
- Charité-Arbeitsgruppe Regulation epithelialer Regeneration und Stammzellen im Gastrointestinaltrakt im Emmy-Noether-Programm
- Coronaforschung am MDC
- Covid-19: Immunsystem auf Irrwegen
- Covid-19 mit vereinten Kräften begegnen
Literatur
Julian Heuberger et al. (2021): „Epithelial response to IFN-γ promotes SARS-CoV‑2 infection“, EMBO Molecular Medicine, DOI: 10.15252/emmm.202013191
Download
Darm-Organoide: Nach einer Behandlung mit IFN‑Y differenzieren die Darmzellen. Die Zellkerne (blau) der Epithelzellen (grün) lokalisieren sich am basalen (äußeren) Rand der Organoide. Damit geht eine verstärkte Produktion des Rezeptors ACE2 einher, den SARS-CoV‑2 als Einstiegspforte in die Zellen nutzt. © AG Sigal
Kontakte
PD Dr. Michael Sigal
Leiter der AG „Gastrointestinale Barriere, Regeneration und Karzinogenese“
Max-Delbrück-Centrum für Molekulare Medizin in der Helmholtz-Gemeinschaft (MDC)
Charité – Universitätsmedizin Berlin
michael.sigal@mdc-berlin.de
Markus Heggen
Pressesprecher
Charité – Universitätsmedizin Berlin
Telefon: +49 – 30-450 – 570-400
presse@charite.de
Jana Ehrhardt-Joswig
Redakteurin, Abteilung Kommunikation
Max-Delbrück-Centrum für Molekulare Medizin in der Helmholtz-Gemeinschaft (MDC)
Tel.: +49 – 30-9406 – 2118
jana.ehrhardt-joswig@mdc-berlin.de oder presse@mdc-berlin.de
- Das Max-Delbrück-Centrum für Molekulare Medizin (MDC)
-
Das Max-Delbrück-Centrum für Molekulare Medizin in der Helmholtz-Gemeinschaft gehört zu den international führenden biomedizinischen Forschungszentren. Nobelpreisträger Max Delbrück, geboren in Berlin, war ein Begründer der Molekularbiologie. An den MDC-Standorten in Berlin-Buch und Mitte analysieren Forscher*innen aus rund 60 Ländern das System Mensch – die Grundlagen des Lebens von seinen kleinsten Bausteinen bis zu organübergreifenden Mechanismen. Wenn man versteht, was das dynamische Gleichgewicht in der Zelle, einem Organ oder im ganzen Körper steuert oder stört, kann man Krankheiten vorbeugen, sie früh diagnostizieren und mit passgenauen Therapien stoppen. Die Erkenntnisse der Grundlagenforschung sollen rasch Patient*innen zugutekommen. Das MDC fördert daher Ausgründungen und kooperiert in Netzwerken. Besonders eng sind die Partnerschaften mit der Charité – Universitätsmedizin Berlin im gemeinsamen Experimental and Clinical Research Center (ECRC) und dem Berlin Institute of Health (BIH) in der Charité sowie dem Deutschen Zentrum für Herz-Kreislauf-Forschung (DZHK). Am MDC arbeiten 1600 Menschen. Finanziert wird das 1992 gegründete MDC zu 90 Prozent vom Bund und zu 10 Prozent vom Land Berlin.