🎞️ Meilenstein für Therapie der Muskeldystrophie
Ein Leben lang lassen sich Muskeln durch Training aufbauen und regenerieren. Möglich machen dies die Muskelstammzellen. Sind jedoch bestimmte ihrer Gene mutiert, funktioniert das nicht – und es geschieht das Gegenteil. Bei Patient*innen, die an einer Muskeldystrophie leiden, schwindet die Skelettmuskulatur schon im Kindesalter. Sie können plötzlich nicht mehr rennen, Klavier spielen oder Treppen steigen. Und nicht selten sind sie bereits mit 15 Jahren auf den Rollstuhl angewiesen. Eine Therapie gibt es bisher nicht.
„Bei den Patient*innen liegen Genmutationen vor, die nun mit der CRISPR-Cas9-Technologie zugänglich werden“, sagt Professorin Simone Spuler, Leiterin der Arbeitsgruppe Myologie am Experimental and Clinical Research Center (ECRC), einer gemeinsamen Einrichtung des Max-Delbrück-Centrums für Molekulare Medizin in der Helmholtz-Gemeinschaft und der Charité – Universitätsmedizin Berlin. „In der Muskelambulanz der Charité betreuen wir über 2.000 Patienten. Wir haben rasch die Möglichkeiten der neuen Technologie erkannt und umgehend mit der Arbeit bei einigen betroffenen Familien begonnen.“ Im Fachjournal „JCI Insight“ stellen die Forschenden nun ihre Ergebnisse vor. Die Eltern sind gesund und ahnten nichts von ihrem veränderten Gen. Die Kinder haben jeweils die kranke Genkopie beider Eltern geerbt.

Geneditierte menschliche Muskelstammzellen entwickelten sich in der Maus zu Muskelfasern weiter
Muskeldystrophien sind eine Gruppe von rund 50 verschiedenen Erkrankungen. „Sie nehmen alle den gleichen Verlauf, unterscheiden sich jedoch durch Mutation verschiedener Gene. Und an diesen Genen können wiederum verschiedene Stellen mutiert sein“, erklärt Simone Spuler. Die Wahl der Forscherinnen fiel nach Genomanalyse aller Patienten auf diese Familie, weil ihre Form der Erkrankung – die Limb-Girdle Muskeldystrophie 2D/R3 – relativ häufig ist, schnell fortschreitet und zudem nahe der Mutation an der DNA eine passende Andockstelle für die Genschere aufweist.
Wir konnten damit erstmals zeigen, dass es möglich ist, kranke Muskelzellen durch gesunde zu ersetzen.
Für die Studie entnahmen die Forscherinnen einem zehnjährigen Patienten Muskelgewebe, isolierten die Stammzellen daraus, vermehrten sie in vitro und tauschten mittels Base-Editing an der mutierten Stelle des Gens ein Basenpaar aus. Anschließend injizierten sie in Mausmuskeln, die fremde menschliche Zellen tolerieren können, die editierten Muskelstammzellen. Diese vermehrten sich im Nager und entwickelten sich zum größten Teil zu Muskelfasern weiter. „Wir konnten damit erstmals zeigen, dass es möglich ist, kranke Muskelzellen durch gesunde zu ersetzen“, betont Simone Spuler. Nach weiteren Tests wird auch der Patient seine reparierten Stammzellen zurückerhalten.
Base-Editing – eine raffinierte Methode
Base-Editing ist eine neuere und sehr raffinierte Variante der CRISPR-Cas9-Technologie. Während bei der „klassischen“ Methode von der Genschere der DNA-Doppelstrang zerschnitten wird, zupfen die für das Base-Editing verwendeten Cas-Enzyme lediglich den Zuckerrest einer bestimmten Base ab und hängen einen anderen daran. Dadurch entsteht an dieser Stelle eine andere Base. „Es ist also eher eine Pinzette als eine Schere, perfekt geeignet für gezielte Punktmutationen an einem Gen. Das macht die Methode auch sehr viel sicherer, denn unerwünschte Veränderungen sind extrem selten. Bei den genreparierten Muskelstammzellen haben wir keinerlei Fehl-Editierung an unerwünschten Stellen des Genoms gesehen“, sagt Dr. Helena Escobar. Die Molekularbiologin aus Spulers Team ist Erstautorin der Studie und hat die Methode für die Muskelzellen entwickelt.
Bei den genreparierten Muskelstammzellen haben wir keinerlei Fehl-Editierung an unerwünschten Stellen des Genoms gesehen.
Durch eine autologe Zelltherapie, bei der den Patient*innen ihre eigenen, zuvor editierten Stammzellen in den Muskel injiziert werden, werden Betroffene, die schon im Rollstuhl sitzen, nicht wieder gehen können. „Einen Muskel, der bereits abgebaut und durch Bindegewebe ersetzt wurde, können wir nicht mehr reparieren“, betont Simone Spuler. Auch die Menge der Zellen, die in vitro editiert werden können, ist begrenzt. Die Studie zeigt jedoch erstmals auf, dass eine bisher unheilbare Gruppe von Erkrankungen überhaupt behandelt werden kann. Kleine Muskeldefekte, wie zum Beispiel am Fingerbeuger, könnten sich damit reparieren lassen.
Heilende Behandlung rückt näher
Doch dies ist nur der erste Schritt. „Der nächste Meilenstein wird sein, eine Möglichkeit zu finden, den Base-Editor direkt in den Patienten zu geben. Wo er dann für kurze Zeit durch den Körper schwimmt, alle Muskelstammzellen editiert und danach schnell wieder abgebaut wird“, erläutert Simone Spuler. Die ersten Versuche im Mausmodell will das Team schon bald starten. Wenn auch das funktioniert, könnten künftig Neugeborene auf entsprechende Genmutationen untersucht werden. Die heilende Behandlung könnte dann zu einem Zeitpunkt beginnen, zu dem noch vergleichsweise wenige Zellen editiert werden müssen.
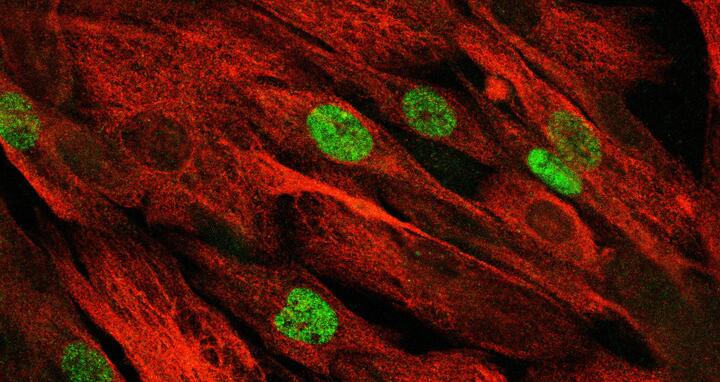
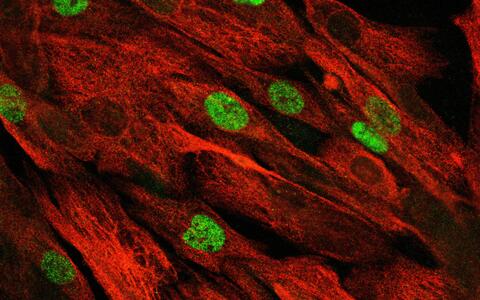
Das konfokale Mikroskopbild zeigt die primären Muskelstammzellen des Patienten, die sich nach Reparatur der Mutation mittels "base editing" weiter vermehrt haben.
Wie könnte eine in vivo Therapie für Muskeldystrophie konkret aussehen? Im Tiermodell versuche man das schon seit längerem – mit viralen Vektoren. Da sie jedoch zu lange im Körper verbleiben, sei das Risiko von Fehl-Editierungen und toxischen Effekten zu groß, sagt Helena Escobar. „Eine Alternative wären mRNA-Moleküle, welche die Information für den Editor enthalten, um die Werkzeuge direkt in vivo zu synthetisieren. mRNA wird im Körper sehr schnell wieder abgebaut, so dass die therapeutischen Enzyme nur für kurze Zeit aktiv werden können“, sagt die Molekularbiologin. Vermutlich ließe sich die Behandlung sogar wiederholen, wenn nötig. „Ob ein Therapiezyklus aus mehreren Anwendungen erforderlich sein wird, wissen wir aber noch nicht.“
Anders als bei der autologen Zelltherapie, müsste dann auch nicht jede Patientin und jeder Patient ganz individuell behandelt werden. Für jede Form der Muskeltherapie würde ein „Werkzeug“ genügen, um den Muskelschwund zu heilen, noch bevor größere Beeinträchtigungen auftreten. Aber das ist noch Zukunftsmusik.
Text: Catarina Pietschmann
Weiterführende Informationen
Literatur
Helena Escobar et al. (2021): „Base editing repairs SGCA mutation in human primary muscle stell cells”. JCI Insight, DOI: 10.1172/jci.insight.145994
Download
Das konfokale Mikroskopbild zeigt die primären Muskelstammzellen des Patienten, die sich nach Reparatur der Mutation mittels "base editing" weiter vermehrt haben. © AG Spuler. MDC
Kontakte
Prof. Dr. Simone Spuler
Experimental and Clinical Research Center (ECRC)
AG Myologie Muskelkrankheiten
+49 30 4505-40501
simone.spuler @charite.de oder simone.spuler@mdc-berlin.de
Dr. Helena Escobar
Experimental and Clinical Research Center (ECRC)
AG Myologie Muskelkrankheiten
+49 30 4505-540526
helena.escobar@charite.de oder helena.escobar@mdc-berlin.de
Jana Ehrhardt-Joswig
Redakteurin, Abteilung Kommunikation
Max-Delbrück-Centrum für Molekulare Medizin in der Helmholtz-Gemeinschaft (MDC)
+49 30 9406-2118
jana.ehrhardt-joswig@mdc-berlin.de oder presse@mdc-berlin.de
- Das Max-Delbrück-Centrum für Molekulare Medizin (MDC)
-
Das Max-Delbrück-Centrum für Molekulare Medizin in der Helmholtz-Gemeinschaft gehört zu den international führenden biomedizinischen Forschungszentren. Nobelpreisträger Max Delbrück, geboren in Berlin, war ein Begründer der Molekularbiologie. An den MDC-Standorten in Berlin-Buch und Mitte analysieren Forscher*innen aus rund 60 Ländern das System Mensch – die Grundlagen des Lebens von seinen kleinsten Bausteinen bis zu organübergreifenden Mechanismen. Wenn man versteht, was das dynamische Gleichgewicht in der Zelle, einem Organ oder im ganzen Körper steuert oder stört, kann man Krankheiten vorbeugen, sie früh diagnostizieren und mit passgenauen Therapien stoppen. Die Erkenntnisse der Grundlagenforschung sollen rasch Patient*innen zugutekommen. Das MDC fördert daher Ausgründungen und kooperiert in Netzwerken. Besonders eng sind die Partnerschaften mit der Charité – Universitätsmedizin Berlin im gemeinsamen Experimental and Clinical Research Center (ECRC) und dem Berlin Institute of Health (BIH) in der Charité sowie dem Deutschen Zentrum für Herz-Kreislauf-Forschung (DZHK). Am MDC arbeiten 1600 Menschen. Finanziert wird das 1992 gegründete MDC zu 90 Prozent vom Bund und zu 10 Prozent vom Land Berlin.
- Das Experimental and Clinical Research Center (ECRC)
-
-
Das Experimental and Clinical Research Center (ECRC) wurde 2007 im Rahmen einer institutionellen Kooperation zwischen dem Max-Delbrück-Centrum für Molekulare Medizin in der Helmholtz-Gemeinschaft (MDC) und der Charité – Universitätsmedizin Berlin als gemeinsames Zentrum für die translationale Forschung gegründet. Es soll die interdisziplinäre Zusammenarbeit zwischen Grundlagen- und klinischen Forschern und Forscherinnen verstärken und die Umsetzung von Erkenntnissen aus dem Labor in die klinische Praxis beschleunigen. Das ECRC ist in den Wissenschaftscampus in Berlin-Buch integriert und bietet einzigartige Bedingungen für patientenorientierte Forschung und klinische Studien in einem forschungsgetriebenen Umfeld.